آیا بزرگ شدن قلب می تواند باعث مرگ شود؟ بزرگ شدن قلب یا کاردیومگالی بیماری به حساب نمی آید ولی می تواند نشانه ای از یک بیماری باشد. در این بخش سایت سلامت در مورد دلایل بزرگ شدن قلب و روش های درمان بزرگی قلب می خوانید.
شاید به دلیل استرس و اصطراب در ذهنتان، مشکل بزرگ شدن قلب یا کاردیومگالی به صورت موقت برای شما پیش آید. به عنوان مثال در موقع بارداری و یا به دلیل وضعیت سلامتی و جسمی خود مانند ضعیف شدن عضله قلب، بیماری عروق کرونر، مشکلات دریچه های قلب و یا ریتم های غیر نرمال قلب، ممکن است بزرگ شدن قلب برای شما رخ دهد.
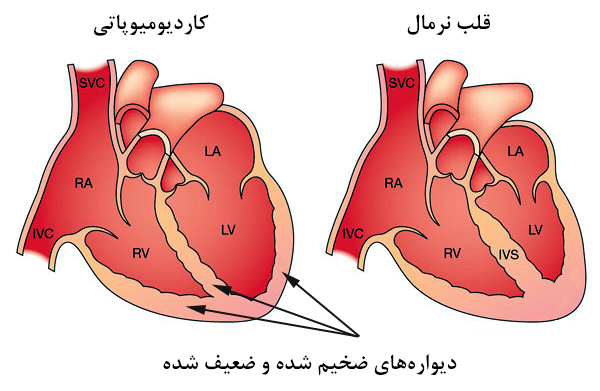
برخی شرایط و مشکلات خاص جسمی می توانند منجر به ضخیم شدن عضله قلب و یا گشاد شدن اتاقک های آن شوند که در نهایت منجر به بزرگ شدن قلب در فرد خواهد شد. بسته به نوع مشکل مربوطه، مشکل بزرگ شدن قلب یا کاردیومگالی می تواند موقتی و یا دائم باشد.
مشکل بزرگ شدن قلب را می توان با درمان صحیح علت بروز آن حل کرد. از جمله درمان های مربوط به یک قلب بزرگ شده می توان به مواد دارویی، پروسه های درمانی و یا عمل جراحی اشاره داشت.
علائم بزرگ شدن قلب
در برخی افراد، بزرگ شدن قلب یا کاردیومگالی هیچ علائم و نشانه خاصی را بروز نمی دهد. اما برخی از افراد دیگر ممکن است علائم خاصی نظیر موارد زیر را تجربه کنند:
- تنگی نفس
- ریتم غیر نرمال قلب
- ورم (اِدِما)
چه زمانی به پزشک مراجعه کنیم؟
درمان یک قلب بزرگ شده زمانی ساده تر است که خیلی زود تشخیص داده شود. پس اگر در زمینه وضعیت قلب خود دچار تردید و نگرانی هستید، حتما با یک پزشک متخصص مشورت کنید.
اگر علائم و نشانه های جدیدی را تجربه می کنید که مرتبط به قلب شما هستند حتما یک وقت ملاقات با پزشک تنظیم کنید. در صورت داشتن برخی از علائم و نشانه ها باید حتما هر چه سریع تر به مراکز درمانی و یا پزشک ها مراجعه کرد. چرا که نشانه این هستند که شما یک حمله قلبی را تجربه می کنید.
چگونه از سکته قلبی جلوگیری کنیم؟
- درد قفسه سینه
- ناراحتی و درد در دیگر بخش های ناحیه بالایی بدن، از قبیل یک یا هر دو دست، پشت، گردن، فک و یا شکم
- تنگی نفس شدید
- ضعف
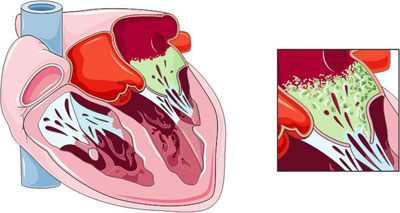
علت بزرگ شدن قلب چیست؟
بزرگ شدن عضله قلب در بدن معمولا به علت شرایط و مشکلاتی ایجاد می شود که منجر به افزایش سرعت پمپاژ خون توسط قلب می شوند و یا این که به عضله قلب آسیب وارد می کنند. گاهی اوقات قلب بنا به دلایل ناشناخته بزرگ شده و ضعیف می شود که به آن ایدئوپاتیک (idiopathic) نیز می گویند.
یک مشکل قلبی که با آن به دنیا می آیید ( بیماری مادرزادی)، آسیب و صدمه مربوط به حمله قلبی و یا ضربان قلب غیر نرمال (آرهیتمیا) می تواند منجر به بزرگ شدن عضله قلب شوند.
- فشار خون بالا: ممکن است قلب شما برای رساندن خون به همه اعضای بدن شما سخت تر پمپاژ کند و به همین دلیل عضله قلب بزرگ و ضخیم می شود. فشار خون بالا می تواند منجر به بزرگ شدن بطن چپ شود و در نتیجه عضله قلب ضعیف می شود. همچنین فشار خون بالا می تواند باعث بزرگ شدن اتاقک های بالایی از قلب ( دهلیز های قلب) شود.
- بیماری دریچه قلب: چهار دریچه در قلب شما سعی می کنند جریان خون را در مسیر درستی نگه دارند. اگر این چهار دریچه بنا به دلایل مختلفی نظیر تب روماتیسمی، نقص قلب، عفونت ها (اندوکاردیت عفونی)، اختلالات بافت همبند، برخی دارو های خاص و یا درمان های اشعه ای برای سرطان آسیب ببینند در نهایت احتمال بزرگ شدن عضله قلب وجود دارد.
- بیماری عضله قلب (کاردیومیوپاسی): هر چه ضخیم شدن و سخت شدن عضله قلب پیشرفت کرده و بیشتر شود، ممکن است قلب شما به خاطر تلاش خود برای پمپاژ خون بیشتر به بدن بزرگ شود.
- فشار خون بالا در شریانی که قلب را به ریه ها متصل می کند (فشار خون ریوی): قلب شما در این شرایط برای انتقال خون بین ریه ها و قلب نیاز به پمپاژ سخت تر و بیشتری دارد. در نتیجه احتمال بزرگ شدن سمت راست از عضله قلب شما وجود دارد.
- مایعات دور قلب شما (عفونت پریکارد): انباشته شدن مایعات در کیسه ای که حاوی قلب شما است (پریکاردیوم) می تواند منجر به بزرگ نشان داده شدن قلب در تصاویر ایکس ری قفسه سینه باشد.
- کم بودن تعداد سلول های قرمز خون (کم خونی): کم خونی شرایطی است که در آن تعداد سلول های قرمز خون برای رساندن اکسیژن کافی به بافت های بدن کم است. مشکل کم خونی مزمن اگر درمان نشود می تواند منجر به ضربان قلب تند و یا نا منظم در بدن فرد شود. به دلیل کمبود اکسیژن در خون، قلب باید با سرعت و قدرت بیشتری خون را به بدن پمپاژ کند.
- مشکلات غدد تیروئید: هم کم کاری غده تیروئید (هایپوتیروئید) و هم پر کاری غده تیروئید (هایپرتیروئید) می تواند منجر به بروز مشکلات قلبی، از قبیل بزرگ شدن عضله قلب شوند.
- میزان زیاد آهن در بدن (هموکروماتوسیس): هموکروماتوسیس یک مشکل خاص است و زمانی پیش می آید که بدن شما نمی تواند به خوبی آهن را در متابولیسم خود مدیریت کند و در نتیجه آهن در ارگان های مختلف بدن شما انباشته می شود که یکی از این عضلات قلب است. این می تواند منجر به بزرگ شدن بطن چپ به دلیل ضعیف شدن عضله قلب شود.
- بیماری های نادری که می توانند بر روی قلب اثر بگذارند، مثل آمیلوییدوسیس: آمیلوییدوسیس یک شرایطی است که در آن پروتئین های غیر نرمال در خون به گردش در می آیند و ممکن است در داخل قلب انباشته شوند، با کارکرد این ارگان تداخل پیدا کنند و در نهایت منجر به بزرگ شدن قلب شوند.
فاکتورهای خطرزا در ایجاد بزرگی قلب
در صورت داشتن برخی از شرایط و فاکتورهای خاص در بدن احتمال بزرگ شدن عضله قلب شما بالاتر است.
- فشار خون بالا: داشتن فشار خونی بالاتر از ۹۰/۱۴۰ میلیمتر جیوه میزان ریسک بزرگ شدن قلب در بدن شما را بالا می برد.
- تاریخچه خانوادگی از قلب بزرگ شده یا کاردیومیوپاسی: اگر یکی از اعضای نزدیک خانواده شما نظیر پدر یا مادر و یا برادر و خواهر شما مشکل بزرگی عضله قلب را داشته باشند، احتمال این که این مشکل در شما نیز به وجود آید بالا می رود.
- شریان های مسدود شده در قلب شما ( بیماری عروق کرونر): در این شرایط، پلاکت های چربی در شریان های قلب شما جریان خون را به رگ های خونی دیگر مسدود می کنند که می تواند منجر به بروز حمله قلبی شود. وقتی که یک بخش از عضله قلب از بین می رود، قلب شما باید سخت تر خون را پمپاژ کند تا بتواند خون کافی به سایر نقاط بدن را تامین کند که همین منجر به بزرگ شدن عضله قلب خواهد شد.
- بیماری مادرزادی قلبی: اگر با مشکلی به دنیا آمده باشید که ساختار قلب شما را تحت تاثیر قرار داده باشد، احتمال بزرگ شدن قلب در شما بالا می رود.
- بیماری دریچه قلب: قلب شما دارای چهار دریچه هست – دریچه آئورت، دریچه میترال، دریچه ریه و تریکوسپید – که باز و بسته می شوند تا جریان خون از قلب شما را به مسیر درست برسانند. مشکلاتی که این دریچه ها را با آسیب مواجه می کنند می توانند در نهایت منجر به بزرگ شدن قلب فرد شوند.
- حمله قلبی: تجربه کردن یک حمله قلبی ریسک بزرگ شدن قلب فرد را افزایش می دهد.
عوارض جانبی بزرگی قلب
ریسک های مربوط به مشکلات و عوارض جانبی بزرگ شدن قلب در افراد، به ناحیه ای از قلب که بزرگ شده است و همچنین علت بروز این مشکل بستگی دارند. از جمله عوارض جانبی و مشکلات بزرگ شدن قلب:
- نارسایی قلبی: بزرگی بطن چپ که یکی از شدید ترین انواع مشکل بزرگی قلب به شمار می رود می تواند ریسک بروز نارسایی قلبی را بالا ببرد. در نارسایی قلبی، عضله قلب شما ضعیف می شود و بطن های آن کش می آیند تا جایی که قلب نتواند خون را به شکل بهینه ای در کل بدن فرد پمپاژ کند.
- لخته های خونی: داشتن قلب بزرگ شده احتمال شکل گیری لخت های خون در ناحیه قلب و شریان های متصل به آن را افزایش می دهد. اگر لخته های خونی وارد جریان خون شما شوند، باعث مسدود شدن گردش خون به ارگان های حیاتی شما شده و حتی ممکنه منجر به حمله قلبی یا سکته شوند. لخته های خونی که در سمت راست از قلب شما ایجاد می شوند ممکن است به سمت ریه ها حرکت کنند که به این شرایط خطرناک آمبولی ریه می گویند.
- ناراحتی قلبی: برای آن دسته از افراد که مشکل بزرگی قلب را دارند، دو مورد از چهار دریچه قلب – دریچه میترال و دریچه تریسکوپید – ممکن است به خوبی بسته نشوند چرا که گشاد می شوند و در نتیجه مشکل بازگشت خون به سمت قلب به وجود می آید. این بازگشت جریان خون صدایی ایجاد می کند که به آن غرغر قلبی (heart murmur) می گویند. با این که چنین وضعیتی لزوما خطرناک نیست، اما باید حتما توسط پزشک معالج تحت نظر باشد.
- ایست قلبی و مرگ ناگهانی: برخی از انواع بزرگ شدن قلب می تواند منجر به بروز اختلال در ریتم ضربان قلب شما شوند. ضربان های قلبی که برای حرکت دادن خون خیلی کند باشند و یا شدت آن ها به قلب اجازه داشتن ریتم مناسب را ندهد می توانند منجر به ضعف و غش و در برخی موارد ایست قلبی و مرگ ناگهانی شوند.
چگونه قلب بزرگ شده تشخیص داده می شود؟
اگر شما علائم یک مشکل قلبی را دارید، پزشک معالج شما یک آزمایش بدنی انجام داده و تعدادی آزمایش مختلف را تجویز می کند تا به کمک آن ها مشخص کند که آیا قلب شما بزرگ شده است یا خیر و این که علت بروز این مشکل چه است.
- آزمایش اشعه ایکس قفسه سینه: تصاویر ایکس ری به پزشک معالج شما کمک می کنند تا وضعیت ریه ها و قلب را بررسی کنند. اگر بزرگی قلب شما در تصاویر ایکس ری اثبات شود، معمولا آزمایش های بیشتری برای مشخص شدن دلیل آن مورد نیاز است.
- الکتروکاردیوگرام: این آزمایش گزارشی از فعالیت الکتریکی قلب شما را به کمک الکترودهای متصل به پوست نشان می دهد. ضربان و نبض ها به شکل امواج ثبت شده و بر روی یک مانیتور و یا یک کاغذ پرینت شده نمایش داده می شوند. این آزمایش به پزشک معالج کمک می کند تا مشکلات مربوط به ریتم قلبی را تشخیص دهد و یا آسیب های مربوط به یک حمله قلبی را شناسایی کند.
- اکوکاردیوگرام: این آزمایش برای تشخیص و تحت نظر قرار دادن قلب بزرگ شده است و از امواج صوتی استفاده می کند تا تصاویر ویدیویی از قلب شما بسازد. با این آزمایش، چهار اتاقک قلب ( دو دهلیز و دو بطن) را می توان به خوبی ارزیابی کرد.
پزشک معالج می تواند از نتایج این آزمایش بفهمد که قلب شما تا چه حد بهینه خون را پمپاژ می کند، مشخص کند کدام یک از اتاقک های قلب شما بزرگ شده است، به دنبال سرنخ هایی از حملات قلبی قدیمی باشد و بفهمد که آیا شما مشکل مادرزادی قلبی دارید یا خیر.
- آزمایش استرس: این نوع از آزمایش که به آن تست ورزش نیز می گویند، اطلاعاتی در مورد این که قلب شما در حین فعالیت بدنی چطور کار می کند ارائه می دهد. یک تست ورزش معمولا شامل راه رفتن بر روی یک تردمیل و یا راندن یک دوچرخه ثابت می شود که در حین آن ریتم قلبی، فشار خون و تنفس شما ارزیابی خواهد شد.
- سی تی اسکن و یا آزمایش ام آر آی: در سی تی اسکن شما بر روی یک میز دراز می کشید و وارد یک ماشین شبیه به دونات می شوید که به آن گانتری می گویند. یک لوله ایکس ری درون این ماشین اطراف بدن شما می چرخد و تصاویری را از قلب و قفسه سینه شما ثبت خواهد کرد. در آزمایش ام آر آی قلبی بر روی یک میز در درون یک ماشین شبیه به لوله دراز می کشید. این ماشین از میدان آهنربایی و امواج رادیویی استفاده می کند تا سیگنال هایی که تصاویری از قلب شما تولید می کنند را تولید کند.
- آزمایش های خونی: پزشک معالج ممکن است آزمایش های خونی خاصی را تجویز کند تا بتواند سطح برخی از مواد خاص درون خون شما را تشخیص دهد. همچنین این آزمایش های خونی می توانند به پزشک معالج شما کمک کنند برخی دیگر از مشکلات که ممکن است علائم شما را به وجود آورند را رد کنند.
- کاتتریزاسیون قلب و بیوپسی: در این پروسه، یک لوله باریک با نام کاتتر وارد کشاله ران شما شده و به سمت رگ های خونی در قلب شما هدایت می شود که در آنجا یک نمونه کوچک (بیوپسی) از قلب شما، در صورت مشخص شدن، استخراج می شود تا در آزمایش مورد بررسی و آنالیز قرار گیرد. در این آزمایش میزان فشار درون اتاقک های قلب شما (دهلیز و بطن ها) اندازه گیری می شود تا مشخص شود خون با چه شدتی در قلب شما پمپاژ می شود. تصاویر مربوط به شریان های قلب شما در حین این پروسه گرفته می شوند (آنژیوگرام عروق کرونری) تا از عدم وجود مشکل مسدود بودن رگ های قلبی اطمینان حاصل شود.
درمان قلب بزرگ شده
تمرکز درمان های موجود برای قلب بزرگ شده افراد بر روی حل علت اصلی بروز مشکل تمرکز دارند.
داروهای مورد استفاده
اگر کاردیومیوپاسی و یا دیگر انواع مشکلات قلبی مسئول مشکل بزرگی قلب شما باشند، پزشک معالج ممکن است داروهای خاصی را پیشنهاد دهد، از جمله:
- دیورتیک ها برای کاهش میزان سدیم و آب در بدن شما، که می تواند به کاهش فشار در شریان ها و قلب نیز کمک کند.
- محدود کننده های آنزیم آنژیوتنسین (ACE) برای کاهش فشار خون و بهبود قابلیت پمپاژ قلب
- مسدود کننده های گیرنده آنژیوتنسین (ARBs) برای ارائه مزیت های داروهای ACE برای آن دسته از افراد که نمی توانند آن ها را مصرف کنند.
- بتا بلاکر ها برای کاهش فشار خون و بهبود کارکرد قلب
- آنتی کوگولان ها برای کاهش ریسک ایجاد لخته های خونی که می توانند منجر به بروز حمله قلبی و یا سکته شوند.
- آنتی آریتمیک ها برای این که مطمئن شوید قلب با ریتم نرمال کار می کند.
پروسه های درمانی و جراحی
اگر داروها برای حل مشکل شما کافی نیستند، پروسه های پزشکی و جراحی مورد نیاز است.
- دستگاه های پزشکی برای نرمال کردن ضربان قلب: برای برخی از انواع خاص قلب بزرگ شده (کاردیومیوپاسی گشاد شده) یک دستگاه تنظیم کننده ریتم که انقباض های بین بطن چپ و راست را زمانی که نیاز باشد تنظیم کی کند استفاده خواهد شد. برای افرادی که در خطر آریتمیها هستند، درمان دارویی یا دستگاه قابل ایمپلنت ICD گزینه خوبی است.
آی سی دی ها دستگاه های کوچکی هستند – اندازه یک ورق – که در سینه ایمپلنت می شوند و ریتم قلب شما را تحت نظر قرار می دهند و شوک های الکتریکی را در مواقع لازم برای کنترل ضربان قلب وارد خواهند کرد.
اگر علت اصلی قلب بزرگ شما فیبریلاسیون باشد به پروسه های درمانی نیاز دارید که ریتم قلب شما را به حالت نرمال برگردانند تا از ضربان تند قلب شما جلوگیری کند.
- عمل جراحی دریچه قلبی: اگر مشکل شما مربوط به دریچه های قلب باشد و یا بزرگی قلب برای دریچه ها مشکل ایجاد کرده باشد عمل جراحی برای تعمیر و یا تعویض دریچه انجام می شود.
- جراحی قلب باز عروق کرونر: اگر بزرگی قلب به بیماری عروق کرونر ربط داشته باشد، این نوع عمل جراحی انجام خواهد شد.
- دستگاه کمک یار بطن چپ (LVAD): اگر مشکل نارسایی قلبی داشته باشید به این دستگاه قابل ایمپلنت مکانیکی پمپاژ نیاز دارید تا به جریان ضعیف شده قلب شما کمک کند. ممکن است در زمانی که در انتظار انجام پیوند قلب هستید یک LVAD برای شما ایمپلنت شود و یا شاید در زمانی که کاندیدای پیوند قلب نیستید به عنوان یک درمان بلند مدت برای نارسایی قلبی مورد استفاده باشد.
- پیوند قلب: اگر دارو ها نتوانند علائم شما را کنترل کنند انجام پیوند قلب احتمالا آخرین گزینه پیش رو است. به علت کمبود اهدا کنندگان قلب، حتی کسانی که به شدت مریض هستند باید مدت ها در صف بمانند.
سبک زندگی و درمان خانگی
راه های مختلفی برای بهبود وضعیت خود در پیش رو دارید اما با این حال نمی توانید این مشکل را به کلی درمان کنید. پزشک معالج شما ممکن است برای بهبود وضعیت تعدادی راهکار پیشنهادی پیش روی شما بگذارد. از جمله این موارد می توان به راهکار های زیر اشاره داشت:
- کنار گذاشتن سیگار
- کم کردن وزن اضافه
- محدود کردن نمک در رژیم غذایی
- کنترل کردن بیماری دیابت
- تحت نظر قرار گرفتن فشار خون
- انجام ورزش و تحرک متعادل، البته پس از مشورت با دکتر جهت مشخص شدن بهترین نوع فعالیت بدنی برای وضعیت شما
- محدود کردن و یا حذف الکل و کافئین
- داشتن ۸ ساعت خواب در شب